La ELA es una enfermedad hipermetabólica por ende los pacientes requieren mayor aporte calórico, para mantener el peso, la fuerza muscular y la inmunidad. Mantener una adecuada nutrición en la mayoría de los casos se ve dificultada por distintos factores: compromiso de los músculos de la masticación y deglución, cuadros depresivos que afectan el apetito, dependencia de un tercero para ser alimentado, mayores tiempos de ingesta, etc.
Cada persona con ELA evoluciona de forma distinta, es por eso que el manejo adecuado se debe enfrentar en forma individualizada.
Según el avance de la enfermedad se deben modificar los atributos de textura necesarios para mantener la alimentación oral de forma segura y eficaz, a medida que se presentan las dificultades estas modificaciones se hacen en base a la escala IDDS (International Dysphagia Diet Standardisation Initiative). La escala IDDSI es una guía que ayuda a adaptar la textura de los alimentos y la consistencia de los líquidos para personas con dificultades para tragar, como en la esclerosis lateral amiotrófica (ELA). Está dividida en niveles, cada uno con una textura o consistencia específica:
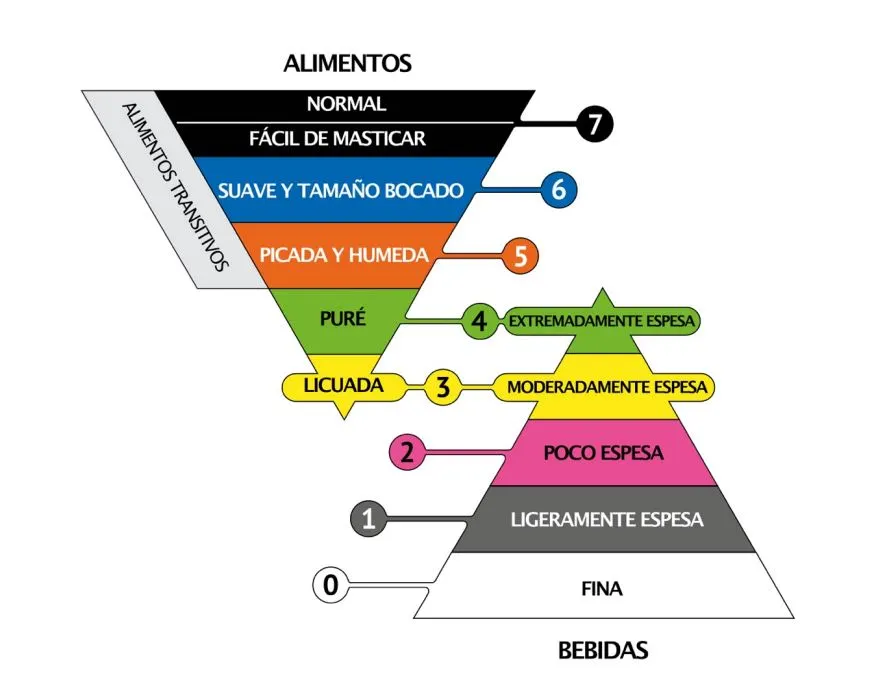
· Líquidos (Niveles 0-4): Van desde agua completamente líquida (Nivel 0) hasta líquidos espesos como pudding (Nivel 4).
· Alimentos (Niveles 3-7): Van desde purés (Nivel 4), alimentos triturados (Nivel 5) y picados (Nivel 6) hasta alimentos regulares (Nivel 7).
El objetivo es garantizar una alimentación segura y efectiva para evitar atragantamientos o problemas al tragar. Los profesionales, como los fonoaudiólogos y nutricionistas, usan esta escala para personalizar la dieta de cada paciente según sus necesidades.
Una de las modificaciones a las texturas son los espesantes: En algunas personas con ELA se afecta la seguridad de la deglución de los líquidos finos, al aumentar la viscosidad puede ser más seguro, dependiendo de la persona y de la evaluación fonoaudiológica. Los espesantes comerciales se clasifican según su base y cómo afectan los líquidos:
· Hechos con fécula de maíz o papa.
· Espesan rápidamente pero pueden volverse más densos con el tiempo.
· Pueden cambiar un poco el sabor y el color de los líquidos.
· Más estables con el tiempo y no siguen espesándose.
· Mantienen el color y sabor original del líquido.
· Ideales para bebidas frías o calientes.
La nutricionista ayuda a elegir el espesante más adecuado según las preferencias del paciente y el tipo de líquido que necesite espesar.
Para este punto, un grupo de nutricionistas de la corporación ELA Chile elaboraron una guía de alimentación la cual la encuentras en el siguiente link con ejemplos de recetas fáciles de replicar con alimentos que tenemos en casa.
ALERTA: ES IMPORTANTE RECALCAR QUE HASTA EL MOMENTO NO EXISTE UNA DIETA ESPECIAL PARA LA ELA (CETOGÉNICA, AYUNOS INTERMITENTES, ETC), POR LO TANTO LA ÚNICA DIETA RECOMENDADA ES LA QUE GARANTIZA UN APORTE DE NUTRIENTES SUFICIENTE PARA CADA CASO TAL COMO SE EXPLICA AL INICIO.
En los pacientes usuarios de gastrostomía se pueden utilizar dos tipos de alimentación.
La primera es la conocida como fórmulas de alimentación enteral, las cuales son un preparado completo de nutrientes el cual cumple con todos los requerimientos nutricionales del paciente, (explicar tipos, diabéticos, fibra etc). Para este tipo de alimentación existe la ley Ricarte Soto de nutrición enteral domiciliaria, que debe ser solicitada por el médico tratante de su centro de atención según le corresponda. La forma de administración puede ser a través de una bomba de alimentación o con jeringa conocida como alimentación por bolo.
La segunda alternativa son las papillas caseras las cuales se elaboran con indicaciones de la nutricionista para que cumplan con el aporte nutricional necesario según cada caso.
La alimentación enteral puede realizarse con fórmulas comerciales o caseras, y cada una tiene diferencias importantes:
· Diseñadas especialmente para cubrir todas las necesidades nutricionales.
· Son estériles y tienen una composición equilibrada (proteínas, carbohidratos, grasas, vitaminas y minerales).
· Garantizan mayor seguridad y facilidad de uso.
· Ideales para evitar riesgos de contaminación.
· Se preparan con alimentos naturales, como verduras, carnes, cereales,etc.
· Permiten personalizar la dieta según preferencias del paciente.
· Requieren un cuidado en la preparación para evitar contaminación.
· La consistencia debe ser adecuada para pasar por la sonda sin obstruirla.
Para este tipo de alimentación un grupo de nutricionistas de la corporación ELA Chile elaboraron una guía de alimentación la cual la encuentras en el siguiente link.
El manejo nutricional ayuda también para el manejo de síntomas frecuentes como el estreñimiento donde se aumenta el aporte de fibra en las comidas, mantener una adecuada hidratación y en los casos más severos el uso de laxantes. Para la indicación de laxantes consultar con su médico tratante.
Estos cuidados están garantizados por ley N° 21375, desde el año 2022, como cuidados paliativos universales para enfermedades no oncológicas. En la atención pública están implementados principalmente a nivel de Atención Primaria. En el sistema de Isapre esta atención es realizada en unidades de cuidados paliativos privadas.
En la atención primaria, se realizan cuidados básicos y según avance de la enfermedad se deriva al equipo de cuidados paliativos especializados o avanzados en centros de mayor complejidad.
El objetivo es el tratamiento óptimo farmacológico y no farmacológico para los síntomas y complicaciones médicas presentadas en el curso de la enfermedad, idealmente desde el momento del diagnóstico.
En algunos hospitales cuentan con equipos multidisciplinarios organizados como “clínicas de motoneurona o ELA”. En algunas de ellas se cuenta con médicos de cuidado paliativo.